|
|
Воздействие ожирения на здоровье
(Раздел 2 доклада "Проблема ожирения в Европейском
регионе ВОЗ и стратегии ее решения" / Под редакцией Francesco
Branca, Haik Nikogosian и Tim Lobstein. ВОЗ, 2009. с. 22-30)
Ожирение в настоящее время стало эпидемией, и все чаще
становится серьезной проблемой здравоохранения (1,2). Эпидемиологические
исследования показали, что оно связано с возросшими рисками заболеваемости,
нетрудоспособности и смертности (3).
Недавно было выявлено, что ожирение влияет на смертность
почти так же сильно, как курение (4). В данной главе предпринята
попытка выяснить, как ожирение влияет на развитие неинфекционных
заболеваний и смертность.
Заболеваемость
Ожирение связано с большим количеством состояний (1,5,6),
наиболее важные из которых перечислены ниже:
- сердечно-сосудистые болезни: поражение коронарных
сосудов сердца (включая ишемическую болезнь сердца, стенокардию,
инфаркт миокарда), гипертония, дислипидемия и инсульт;
- различные типы рака: рак эндометрия, шейки матки,
яичников, простаты, молочной железы, толстой кишки, прямой кишки,
почек, печени и желчного пузыря;
- диабет второго типа и резистентность к инсулину;
- терминальная стадия болезней почек;
- жировой метаморфоз печени;
- остеоартрит;
- легочная эмболия;
- тромбоз глубоких вен;
- поликистозный синдром яичников;
- гиперурикемия и подагра;
- образование жёлчных камней;
- расстройства репродуктивной функции;
- боль в пояснице;
- одышка;
- апноэ сна;
- психологические и социальные проблемы;
- осложнения беременности;
- осложнения при хирургических вмешательствах.
Метаболический синдром
Совокупность метаболических отклонений - включая центрально
распределенное ожирение (большая окружность талии), пониженный уровень
холестерина ЛПВП, высокий уровень триглицеридов, высокое кровяное
давление (гипертония) и высокий уровень глюкозы в крови (гипергликемия)
- известна как метаболический синдром (7). Этот синдром связан
с возрастанием заболеваемости диабетом второго типа (втрое) и сердечно-сосудистыми
заболеваниями (вдвое). Известны по крайней мере четыре определения
этого синдрома, но критерием для всех является центральное ожирение.
В недавнем определении Международной федерации диабета центральное
ожирение - это неотъемлемый признак метаболического синдрома, который
диагностируется, если большая окружность талии (заданная пороговыми
точками, определенными для различных этнических групп) сочетается
с какими-нибудь двумя из других компонентов (8).
Сердечно-сосудистые заболевания
Ожирение связано с некоторыми из главных факторов риска
сердечно-сосудистых заболеваний, такими как гипертония и низкая
концентрация холестерина ЛПВП, а также с мелкодисперсным холестерином
ЛПНП. Относительные риски наиболее тяжелых клинических проявлений
сердечнососудистых заболеваний (инфаркт миокарда и инсульт) у людей
с ожирением составляют 1,5-2,5 по сравнению с людьми нормального
веса (9).
Кажется парадоксальным, что смертность от болезней сердца
и уровни главных факторов риска уменьшаются, в то время как распространенность
ожирения и диабета второго типа увеличивается, но это показывает,
что ожирение - не единственный фактор риска смерти от ишемической
болезни сердца. В популяциях, где снижено потребление соли и насыщенных
жиров или существенно сокращено курение, общий уровень сердечно-сосудистых
заболеваний уменьшился, однако ожирение остается серьезным фактором
риска и, вероятно, наиболее значимым по важности.
Глобальное исследование INTERHEART показало, что центральное
ожирение (большое ОТБ или окружность талии по результатам измерений)
является намного более значимым детерминантом сердечно-сосудистых
заболеваний, чем ИМТ во многих этнических группах во всех странах
мира (10).
Инсулиннезависимый диабет (диабет второго типа)
Ожирение — известный фактор риска сахарного диабета
второго типа («инсулиннезависимого»). Field et al. (11) выявили,
что заболеваемость диабетом второго типа у мужчин и женщин средних
лет с предожирением (ИМТ 25-30 кг/м2), в течение 10 лет
от начала измерений, была выше в 3,5 и 4,6 раза, соответственно,
по сравнению с людьми нормального веса (ИМТ 18,5-24,9 кг/м2).
Кроме того, этот относительный риск увеличивался по экспоненте с
дальнейшим увеличением ИМТ. У мужчин и женщин c ИМТ, равным 35 кг/м2,
риск развития диабета был приблизительно в 20 раз выше по сравнению
с людьми нормального веса.
Согласно некоторым масштабным проспективным исследованиям
(9), избыточная масса тела и ожирение (ИМТ свыше 25 кг/м2),
по оценкам составляли приблизительно 65-80% новых случаев диабета
второго типа. Риск диабета второго типа связан с тем, в каком возрасте
началось ожирение и какова его продолжительность, а также с увеличением
веса во взрослом возрасте (9). Кроме того, люди с семейной
предрасположенностью к диабету второго типа, у которых риск заболеть
итак повышен, по-видимому, более уязвимы с точки зрения увеличения
веса и накопления абдоминального жира (12).
Рак
На относительно низких уровнях ИМТ ожирение уже связано
с некоторыми формами рака, главным образом рака толстой кишки и
гормонально зависимых злокачественных опухолей матки, рака яичников,
постменопаузального рака молочной железы и простаты. В проспективно
изучаемой популяции из более чем 900 тыс. взрослых в Соединённых
Штатах Америки у мужчин с ожирением (ИМТ >30 кг/м2)
риск смерти от рака печени и жёлчного пузыря и от неходжкинской
лимфомы был больше чем на 50%; у женщин, страдающих ожирением, риск
смерти от рака желчного пузыря, молочной железы, матки и почек был
больше чем на 50% (13). У женщин с ИМТ >40 кг/м2
по сравнению с женщинами с нормальным весом (ИМТ 18,5-24,9 кг/м2),
риск смерти от рака почек и рака матки был соответственно в 4 и
6 раз выше (13). Когда ИМТ достигает значений выше чем 35
кг/м2, ожирение связано с еще большим числом локализаций
рака (13). По оценкам Всемирного фонда исследований рака,
30-40% всех заболеваний раком может быть связано с неправильным
питанием, отсутствием физических нагрузок и избыточной массой тела
(14). Становится все более очевидно, что ожирение является
второй по важности после курения причиной рака, которую можно предотвратить.
В последнее десятилетие был исследован ряд заболеваний,
связанных с ожирением (3, 15). Они включают скелетно-мышечные
заболевания (такие как остеоартрит и подагра), образование жёлчных
камней, неалкогольный цирроз печени, апноэ сна, астму, нарколепсию,
более интенсивное применение лекарств по поводу неинфекционных заболеваний,
гирсутизм, ослабление репродуктивной функции, осложнения беременности
(такие как гестационный диабет, гипертензия, увеличение перинатальной
смертности, эмбриональные дефекты нервной трубки и эмбриональная
макросомия), катаракту, доброкачественную аденому простаты, болезни
почек, тромбоз глубоких вен, легочную эмболию и психологические
нарушения (такие как депрессия и низкий уровень самооценки) (5,
16-22).
Инвалидность
В 1990 г. Rissanen et al. выявили, что в Финляндии взрослые
с ожирением чаще страдали от стойкой нетрудоспособности из-за сердечно-сосудистых
и скелетно-мышечных заболеваний, чем взрослые с нормальным весом
(23). Исследование людей с ожирением в Швеции показало, что
на ожирение приходится 10% потери производительности труда вследствие
временной нетрудоспособности или инвалидности (24) и что,
в частности, инвалидность связана с такими показателями, как окружность
талии (25). Симптомы остеоартрита более серьезны у более
тучных пациентов.
Возрастание общего риска неинфекционных болезней заметно
уже при умеренном увеличении веса. Низшую точку кривой риска можно
поместить на отметке в 21 кг/м2, и исследования бремени
болезней, связанных с избыточной массой тела и ожирением, были выполнены
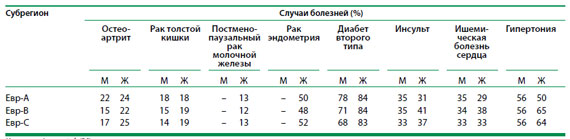
на основе этого значения ИМТ. В табл. 2.1 показано соотношение случаев
основных неинфекционных заболеваний, связанных с ИМТ свыше 21 кг/м2,
в трех контрольных группах стран (с разными показателями смертности)
в Европейском регионе:
- Евр-А (27 стран с очень низким уровнем смертности
среди детей и взрослых): Австрия, Андорра, Бельгия, Германия,
Греция, Дания, Израиль, Ирландия, Исландия, Испания, Италия, Кипр,
Люксембург, Мальта, Монако, Нидерланды, Норвегия, Португалия,
Сан-Марино, Словения, Соединённое Королевство, Финляндия, Франция,
Хорватия, Чешская Республика, Швейцария, Швеция;
- Евр-В (16 стран с низким уровнем смертности среди
детей и взрослых): Азербайджан, Албания, Армения, Болгария, Босния
и Герцеговина, бывшая югославская Республика Македония, Грузия,
Кыргызстан, Польша, Румыния, Сербия и Черногория, Словакия, Таджикистан,
Туркменистан, Турция, Узбекистан;
- Евр-С (9 стран с низким уровнем смертности среди
детей и высоким уровнем смертности среди взрослых): Беларусь,
Венгрия, Казахстан, Латвия, Литва, Республика Молдова, Российская
Федерация, Украина, Эстония.
Будущие исследователи должны обращать большее внимание
на то, в каком возрасте начинаются заболевания, связанные с ожирением.
Например, люди с ожирением принимают лекарства против неинфекционных
состояний в течение большего периода количества лет, чем люди с
нормальным весом, даже принимая во внимание раннюю смертность, связанную
с ожирением.
Таблица 2.1 Доля случаев неинфекционных болезней с повышенным
ИМТ (>21 кг/м2) у взрослых в возрасте 30 лет, Европейский
регион ВОЗ
Смертность
То, что ожирение сокращает жизнь, кажется одной из самых
простых эпидемиологических закономерностей, однако взаимосвязь между
ожирением и смертностью оспаривалась в течение многих десятилетий
и продолжает обсуждаться. В 1970-х и 1980-х гг. дебаты в основном
сосредоточились вокруг проблемы, согласно которой ожирение не связано
с возросшим риском смертности, если принимать в расчет традиционные
факторы риска сердечно-сосудистых заболеваний, такие как гипертония,
дислипидемия и диабет второго типа. Manson et al. (27) утверждали,
что такое допущение неправомерно, так как эти факторы риска находятся
в причинно-следственной связи между ожирением и смертностью: то
есть ожирение вызывает факторы повышенного риска сердечнососудистых
заболеваний и диабета второго типа, что влечет за собой большинство
дополнительных смертельных случаев у людей с ожирением. Наблюдение,
что ожирение оказывает незначительное влияние на смертность у людей
без факторов риска (таких как гипертония и дислипидемия) и без диабета
второго типа, не означает, что ожирение не связано с возросшей смертностью,
потому что у большинства людей с ожирением будет по крайней мере
одно из этих состояний.
Кроме того, Manson et al. утверждали, что воздействие
табакокурения следует также принимать во внимание (27). Табакокурение
искажает картину, поскольку курильщики обычно худые, и при этом
курение ассоциируется с преждевременной смертностью, и таким образом
связь между ожирением и смертностью может быть замаскирована. Ожирение,
по некоторым данным, является модификатором воздействия, то есть
связь между ожирением и смертностью вообще сильнее у людей, которые
никогда не курили, чем у курильщиков (28). В когортных исследованиях
связь ожирения и смертности может отсутствовать у курильщиков, в
то время как ожирение четко связано с возросшей смертностью среди
людей, которые никогда не курили (29-31). Manson et al. также
предположили, что так называемая обратная причинно-следственная
связь, возможно, повлияла на отношения между весом и смертностью
в результатах некоторых исследований. Они утверждали, что многие
серьезные состояния здоровья, такие как некоторые типы рака, могут
привести к потере веса и к увеличенному риску ранней смерти: то
есть болезни вызывали похудание, а не похудание вызывало болезни
(28).
Sjostrom (32) выявил, что большинство самых первых
исследований, которые не находили связи между ожирением и смертностью,
либо охватывали незначительный период времени, либо имели короткий
срок последующих наблюдений. Этот пример показывает значение продолжительности
последующего наблюдения. Если женщины в возрасте 40-50 лет наблюдаются
в течение 10 лет, можно выявить незначительное влияние ожирения
на смертность, так как очень немногие женщины умирают от связанных
с ожирением болезней в возрасте 50-60 лет. Если эти женщины наблюдались
в течение еще 10 лет, воздействие ожирения могло стать очевидным.
Lindsted и Singh подтвердили такую точку зрения в 1997 г. (33).
В большинстве исследований сообщается о взаимосвязи
между ИМТ и смертностью. ИМТ включает и массу жира, и массу тканей
организма помимо жира, которые влияют на риск смертности независимо
(34) и противоположными способами (35). Для пожилых
мужчин окружность талии - предпочтительный показатель определения
повышенного риска смертности, а не ИМТ (36). Большая окружность
бёдер связана с более низкими уровнями смертности от сердечно-сосудистых
заболеваний (37). Эти данные согласуются с результатами исследований,
согласно которым большая окружность бедер также связана с уменьшенным
риском диабета, гипертонии и дислипидемии (38).
Сокращение ожидаемой продолжительности жизни
В некоторых исследованиях подсчитано число лет, на которые
уменьшается ожидаемая продолжительность жизни из-за ожирения. В
исследовании Framingham подсчитано, что ожирение (ИМТ>30 кг/м2)
в возрасте 40 лет связано с потерей 6-7 лет жизни (6). Fontaine
et al. рассчитали, что ИМТ>33 кг/м2, начиная с возраста
40 лет, связан с потерей 2-3 лет жизни (39). В исследованиях
использовались различные методы расчетов и были использованы различные
когорты: основные измерения в исследовании Framingham относятся
к 1950-м годам, когда сердечно-сосудистые заболевания (такие как
инфаркт миокарда) были связаны с более высокой смертностью, чем
сегодня. Пациенты, которые несколько десятилетий назад умерли бы
преждевременно от многих из болезней, вызванных ожирением, могут
теперь выжить, благодаря долговременному лечению.
Смертность в различных возрастных группах
Относительное воздействие ожирения на смертность является
самым высоким у людей самых молодых возрастных категорий (29,
40). Причинами наличия незначительной статистической связи или
ее отсутствия между ИМТ и смертностью у пожилых людей (41) может
быть «эффект потолка»
- выборочное выживание людей с ожирением и небольшим количеством
сопутствующих заболеваний
- или использование такого показателя, как ИМТ, который может
быть менее чувствительным к риску смертности, чем, скажем, показатель
окружности талии (36).
Интересно, что по имеющимся данным оптимальное значение
ИМТ увеличивается с возрастом. ИМТ с самым низким абсолютным риском
смертности находится между 18,5 кг/м2 и 25 кг/м2
для взрослых в молодом возрасте, но составляет приблизительно 27
кг/м2 для взрослых старших возрастов (42). Это
не означает, что увеличение веса необходимо для лучшего выживания,
но может отразить выборочные последствия для выживания или явиться
аспектом обратной причинно-следственной связи. Согласно последним
данным исследований, проведённых в рамках Обзора общественного здравоохранения
и исследования питания, ИМТ 25-29,9 кг/м2 не был связан
с увеличением риска смертности в недавно обследованных когортах
в Соединённых Штатах Америки (43). Для этих взрослых, если
сравнить их со взрослыми нормального веса, возросшая вероятность
болезни без увеличившегося риска смертности может привести к более
высокому спросу на долговременное лечение (см. главу 3, в которой
более подробно рассматриваются затраты на здравоохранение).
Последствия детского ожирения для здоровья
Можно считать абсолютно обоснованным повышенное внимание
к детям с избыточной массой тела и ожирением, поскольку такие дети,
по всей вероятности, будут страдать от ожирения во взрослом возрасте
(44) и болеть неинфекционными болезнями в юные годы (45).
У детей с ожирением также увеличены прямые риски заболеваний
(46), и они часто страдают от стигматизации (47). Распространенность
детского ожирения быстро растет, однако его последствия для здоровья,
по-видимому, учитываются в недостаточной степени. Для большинства
неинфекционных состояний, вызванных ожирением, риски зависят частично
от того, в каком возрасте они начались, а также от продолжительности
ожирения. Дети с ожирением страдают и от кратковременных, и долговременных
последствий для здоровья.
Dietz и Robinson (48) осуществили подробный обзор
этих последствий, и результаты их изысканий приведены здесь в кратком
изложении. Ожирение имеет социальные последствия, связанные со стигматизацией
детей и подростков, явно приводящие к уменьшению социальных и экономических
возможностей во взрослой жизни. Последствия для здоровья включают
возросший риск метаболических отклонений, таких как диабет второго
типа (49), и безалкогольный жировой метаморфоз печени (50),
связанные со сном нарушения дыхания (51), такие как синдром
обструктивного апноэ сна (52).
Cook et al. (53) выявили, что 4% всех подростков
и почти 30% подростков с избыточной массой тела в Соединённых Штатах
Америки соответствовали критериям метаболического синдрома. Это
имеет большое значение для будущего риска диабета второго типа и
сердечно-сосудистых заболеваний. У подростков с ожирением также
увеличивается риск жировой дегенерации печени, жёлчных камней, гипертонии,
нарушения дыхания во время сна и ортопедических осложнений. Очень
в немногих исследованиях рассматривались долговременные последствия
ожирения у подростков, но согласно результатам этих исследований,
можно предположить, что они сходны с последствиями ожирения у взрослых
(54). Кроме того, жировой метаморфоз печени долго считался
особенностью детского ожирения, и присутствие жирового фиброза в
ткани печени, кажется, связано с продолжительностью ожирения, а
не его степенью (55).
В табл. 2.2 приведена оценка числа детей, имеющих несколько
метаболических показателей ожирения, в 25 странах, входивших в ЕС
в 2004 г. Это указывает на угрожающий риск неинфекционных болезней,
которым подвержены дети в результате избыточной массы тела.
Таблица 2.2. Оценка численности детей в возрасте 5,0-17,9
лет с показателями болезней, связанных с ожирением, в ЕС, 2006 г.
a - Метаболический синдром был
определен как наличие следующих показателей: гипертония, центральное
ожирение, повышенный холестерин ЛПВП в крови, повышенный уровень
триглицеридов в крови, повышенные уровни глюкозы крови.
b - Возрастной диапазон 10,0-17,9 лет.
Источник: Lobstein и Jackson-Leach (56).
Бремя болезней
Как показано в этой главе, ожирение явно связано с повышенной
смертностью, заболеваемостью и инвалидностью. Поскольку ожирение
сильнее связано с заболеваемостью и инвалидностью, чем со смертностью,
важнее сосредоточить внимание именно на них. Несмотря на связь ожирения
со смертностью, оно также связано с увеличением числа лет, прожитых
в состоянии болезни, что было выявлено в результате когортных исследований
взрослых в Финляндии на протяжении 15 лет (57). Необходимы
инновационные методы для вычисления числа лет, прожитых в состоянии
болезни на протяжении всего жизненного периода после начала ожирения,
принимая во внимание изменения в протоколах лечения ожирения и сопутствующих
заболеваний и, следовательно, изменений в уровнях выживания. В то
время как связь между табакокурением и смертностью ясно показывает
воздействие курения на здоровье, воздействие ожирения можно четко
проследить благодаря связи с заболеваемостью и нетрудоспособностью,
а также благодаря подсчету комплексного показателя DALY (годы жизни,
утраченные в результате болезни или инвалидности).
Для сравнения бремени болезни по различным источникам
удобно использовать измерение, которое сочетает оценку числа лет
жизни, потерянных из-за преждевременной смерти, и число лет, прожитых
в состоянии болезни и стойких функциональных нарушений. DALY отражает
число лет здоровой жизни, утраченных из-за преждевременной смертности,
стойких нарушений здоровья (инвалидности) или болезни. James et
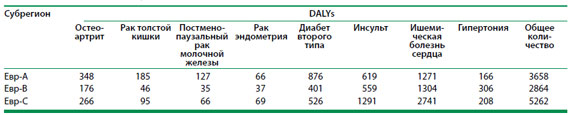
al. (26) вычислили DALY у людей в возрасте 30 лет и свыше
с ИМТ более чем 21 кг/м2 (табл 2.3). По их расчетам,
сделанным для Европейского региона в целом, избыточная масса тела
является причиной потери примерно 12 млн. лет здоровой жизни взрослого
населения каждый год.
Таблица 2.3. Бремя болезни в DALY (на 1000 населения)
от заболеваний, вызванных избыточным весом (ИМТ> 21 кг/м2)
у взрослых в возрасте 30 лет и выше, Европейский регион ВОЗ
Источник: James et al. (26).
Предотвращение увеличения веса во всех диапазонах ИМТ
Большинство взаимосвязей, представленных в этой главе,
касаются ожирения, определенного как ИМТ > 30 кг/м2
или выше, и в сравнении с базовой категорией ИМТ 18,5-24,9 кг/м2,
но этот подход не дает исчерпывающего представления об общем бремени
болезни из-за лишнего веса. Исследования, которые включали категории
с ИМТ ниже чем 30 кг/м2 также показали серьезное увеличение
относительных рисков. Chan et al. (58) и Carey et al. (59),
например, показали, что относительные риски диабета начинают
увеличиваться у мужчин и женщин с ИМТ свыше 21 кг/м2,
а Field et al. (11) нашли, что связь между ИМТ и риском развития
многих неинфекционных болезней была очевидно выше при ИМТ 22 кг/м2.
Эти возросшие риски в категории относительно низкого ИМТ демонстрируют
важность предотвращения увеличения веса во всех диапазонах. Они
также предполагают, что общее бремя болезней среди взрослых с избыточной
массой тела, но не ожирением, может быть значительным, потому что
у большего числа европейцев ИМТ 25,0-29,9 кг/м2, а не
ИМТ >30 кг/м2. Если люди с избыточной массой тела
и подвергаются меньшим рискам, чем люди с ожирением, то доля болезней,
связанных с избыточной массой тела, так же, если не больше, велика,
как и болезней, связанных с ожирением.
В заключение следует сказать, что продолжение эпидемии
ожирения, как предполагается, будет связано с дальнейшим сокращением
ожидаемой продолжительности жизни и значительным увеличением числа
лет, прожитых в состоянии болезни. Учитывая значение продолжительности
и степени ожирения, в настоящее время быстрый рост количества детей
с ожирением, вероятно, приведет к существенному увеличению бремени
неинфекционных болезней, существующих фактически во всех странах
Европейского региона ВОЗ и влекущих за собой значительные расходы
на здравоохранение.
Библиография
- Obesity: preventing and managing the global
epidemic. Report of a WHO Consultation. Geneva,
World Health Organization, 2000 (WHO Technical Report Series,
No. 894; http://whqlibdoc.who.int/trs/WHO_TRS_894.pdf,
accessed 20 March 2007).
- Swinburn B et al. Obesity prevention: a proposed
framework for translating evidence into action. Obesity Reviews,
2005, 6(1):23-33.
- Visscher TL, Seidell JC. The public health impact
of obesity. Annual Review of Public Health, 2001, 22:355-375.
- Peeters A et al. Obesity in adulthood and its consequences
for life expectancy: a life-table analysis. Annals of Internal
Medicine, 2003, 138(1):24-32.
- Stein PD et al. Obesity as a risk factor in venous
thromboembolism. American Journal of Medicine, 2005, 118:978-980.
- de Lusignan S et al. A study of cardiovascular risk
in overweight and obese people in England. European Journal
of General Practice, 2006, 12(1):19-29.
- Zirnmet P et al. The metabolic syndrome: a global
public health problem and a new definition. Journal of Atherosclerosis
and Thrombosis, 2005, 12(6):295-300.
- Alberti KG et al. Metabolic syndrome - A new world-wide
definition. A consensus statement from the International Diabetes
Federation. Diabetic Medicine, 2006, 23:469-480.
- Seidell JC. Time trends in obesity: an epidemiological
perspective. Hormone and Metabolic Research, 1997, 29(4):155-158.
- Yusuf S et al. Obesity and the risk of myocardial
infarction in 27,000 participants from 52 countries: a case-control
study. Lancet, 2005, 366(9497):1640-1649.
- Field AE et al. Impact of overweight on the risk
of developing common chronic diseases during a 10-year period.
Archives of Internal Medicine, 2001, 161:1581-1586.
- van Dam RM et al. Parental history of diabetes modifies
the association between abdominal adiposity and hyperglycemia.
Diabetes Care, 2001, 24:1454-1459.
- Calle EE et al. Overweight, obesity, and mortality
from cancer in a prospectively studied cohort of U.S. adults.
New England Journal of Medicine, 2003, 348:1625-1638.
- World Cancer Research Fund, American Institute for
Cancer Research. Food, nutrition and the prevention of cancer:
a global perspective. Washington, DC, American Institute for
Cancer Research, 1997.
- Haslam DW, James WP. Obesity. Lancet, 2005,
366(9492):1197-1209.
- Ross WR, McGill JB. Epidemiology of obesity and chronic
kidney disease. Advances in Chronic Kidney Disease, 2006,
13(4):325-335.
- Poulain M et al. The effect of obesity on chronic
respiratory diseases: pathophysiology and therapeutic strategies.
Canadian Medical Association Journal, 2006, 174(9):1293-1299.
- Andreasen KR et al. Obesity and pregnancy. Acta
Obstetricia et Gynecologica Scandinavica, 2004, 83(11):1022-1029.
- Visscher TLS et al. Obesity and musculoskeletal disorders.
In: Medeiros-Neto G et al., eds. Progress in obesity research.
Proceedings from the 9th International Congress on Obesity. Montrouge,
John Libbey Eurotext Ltd, 2003.
- Maclure KM et al. Weight, diet, and the risk of symptomatic
gallstones in middle-aged women. New England Journal of Medicine,
1989, 321(9):563-569.
- Rocha R et al. Body mass index and waist circumference
in non-alcoholic fatty liver disease. Journal of Human Nutrition
and Dietetics, 2005, 18(5):365-370.
- Faith MS et al. Obesity-depression associations in
the population. Journal of Psychosomatic Research, 2002,
53(4):935-942.
- Rissanen A et al. Risk of disability and mortality
due to overweight in a Finnish population. British Medical
Journal, 1990, 301(6756):835-837.
- Nathan DM. Diabetes control and complications trial:
results and implications. Diabetes News, 1994, 15:1-3.
- Han TS et al. The prevalence of low back pain and
associations with body fatness, fat distribution and height. International
Journal of Obesity and Related Metabolic Disorders, 1997,
21(7):600-607.
- James WPT et al. Overweight and obesity (high body
mass index). In: Ezzati M et al., eds. Comparative quantification
of health risks: global and regional burden of disease attribution
to selected major risk factors. Vol. 1. Geneva, World Health
Organization, 2004:497-596 (http://www.who.int/publications/cra/en,
accessed 20 March 2007).
- Manson JE et al. Body weight and longevity. A reassessment.
Journal of the American Medical Association, 1987, 257(3):353-358.
- Seidell JC et al. Overweight and obesity in the mortality
rate data: current evidence and research issues. Medicine and
Science in Sports and Exercise, 1999, 31(Suppl. 11):S597-S601.
- Visscher TL et al. Underweight and overweight in
relation to mortality among men aged 40-59 and 50-69 years: the
Seven Countries Study. American Journal of Epidemiology, 2000,
151(7):660-666.
- Sempos CT et al. The influence of cigarette smoking
on the association between body weight and mortality. The Framingham
Heart Study revisited. Annals of Epidemiology, 1998, 8(5):289-300.
- Lee IM et al. Body weight and mortality. A 27-year
follow-up of middle-aged men. Journal of the American Medical
Association, 1993, 270(23):2823-2828.
- Sjostrom LV. Mortality of severely obese subjects.
American Journal of Clinical Nutrition, 1992, 55 (Suppl.
2):516S-523S.
- Lindsted KD, Singh PN. Body mass and 26-year risk
of mortality among women who never smoked: findings from the Adventist
Mortality Study. American Journal of Epidemiology, 1997,
146(1):1-11.
- Allison DB et al. Hypothesis concerning the U-shaped
relation between body mass index and mortality. American Journal
of Epidemiology, 1997, 146(4):339-349.
- Bigaard J et al. Body fat and fat-free mass and all-cause
mortality. Obesity Research, 2004, 12(7):1042-1049.
- Visscher TL et al. A comparison of body mass index,
waist-hip ratio and waist circumference as predictors of all-cause
mortality among the elderly: the Rotterdam study. International
Journal of Obesity and Related Metabolic Disorders, 2001,
25(11):1730-1735.
- Heitmann BL et al. Hip circumference and cardiovascular
morbidity and mortality in men and women. Obesity Research,
2004, 12(3):482-487.
- Snijder MB et al. Independent and opposite associations
of waist and hip circumferences with diabetes, hypertension and
dyslipidemia: the AusDiab Study. International Journal of Obesity
and Related Metabolic Disorders, 2004, 28(3):402-409.
- Fontaine KR et al. Years of life lost due to obesity.
Journal of the American Medical Association, 2003, 289(2):187-193.
- Stevens J et al. The effect of age on the association
between body-mass index and mortality. New England Journal
of Medicine, 1998, 338(1):1-7.
- Seidell JC, Visscher TL. Body weight and weight change
and their health implications for the elderly. European Journal
of Clinical Nutrition, 2000, 54(Suppl. 3):S33-S39.
- Lew EA, Garfinkel L. Variations in mortality by weight
among 750,000 men and women. Journal of Chronic Diseases, 1979,
32(8):563-576.
- Flegal KM et al. Excess deaths associated with underweight,
overweight, and obesity. Journal of the American Medical Association,
2005, 293(15):1861-1867.
- Freedman DS et al. The relation of childhood BMI
to adult adiposity: the Bogalusa Heart Study. Pediatrics, 2005,
115(1):22-27.
- Guo SS et al. Body mass index during childhood, adolescence
and young adulthood in relation to adult overweight and adiposity:
the Fels Longitudinal Study. International Journal of Obesity
and Related Metabolic Disorders, 2000, 24(12):1628-1635.
- Swallen KC et al. Overweight, obesity, and health-related
quality of life among adolescents: the National Longitudinal Study
of Adolescent Health. Pediatrics, 2005, 115(2):340-347.
- Dietz WH. Health consequences of obesity in youth:
childhood predictors of adult disease. Pediatrics, 1998,
101(3 Pt 2):518-525.
- Dietz WH, Robinson TN. Clinical practice. Overweight
children and adolescents. New England Journal of Medicine,
2005, 352(20):2100-2109.
- Haines L et al. Rising incidence of type 2 diabetes
in children in the United Kingdom. Diabetes Care, 2007
(http://care.diabetesjournals.org,
accessed 20 March 2007).
- Schwimmer JB et al. Obesity, insulin resistance,
and other clinicopathological correlates of pediatric nonalcoholic
fatty liver disease. Journal of Pediatrics, 2003, 143(4):500-505.
- Mallory GB Jr et al. Sleep-associated breathing disorders
in morbidly obese children and adolescents. Journal of Pediatrics,
1989, 115(6):892-897.
- Erler T, Paditz E. Obstructive sleep apnea syndrome
in children: a state-of-the-art review. Treatments in Respiratory
Medicine, 2004, 3(2):107-122.
- Cook S et al. Prevalence of a metabolic syndrome
phenotype in adolescents: findings from the third National Health
and Nutrition Examination Survey, 1988-1994. Archives of Pediatrics
& Adolescent Medicine, 2003, 157(8):821-827.
- Quesenberry CP Jr et al. Obesity, health services
use, and health care costs among members of a health maintenance
organization. Archives of Internal Medicine, 1998, 158:466-472.
- Kinugasa A et al. Fatty liver and its fibrous changes
found in simple obesity of children. Journal of Pediatric Gastroenterology
and Nutrition, 1984, 3(3):408-414.
- Lobstein T, Jackson-Leach R. Estimated burden of
paediatric obesity and co-morbidities in Europe. Part 2. Numbers
of children with indicators of obesity-related disease. International
Journal of Pediatric Obesity, 2006, 1:33-41.
- Visscher TL et al. Obesity and unhealthy life-years
in adult Finns: an empirical approach. Archives of Internal
Medicine, 2004, 164(13):1413-1420.
- Chan JM et al. Obesity, fat distribution, and weight
gain as risk factors for clinical diabetes in men. Diabetes
Care, 1994, 17(9):961-969.
- Carey et al. Body fat distribution and risk of non-insulin-dependent
diabetes mellitus in women. The Nurses' Health Study. American
Journal of Epidemiology, 1997, 145(7): 614-619.
|